對于許多女性來說,子宮內膜是一個讓人牽腸掛肚的東西。尤其是那些內膜到處轉移或異常增生的女性,內膜就像個“磨人的小妖精”時時牽動人心。今天,我們就來一起聊聊這個子宮內膜究竟是“何方神圣”。
子宮內膜是覆蓋子宮腔的黏膜,其作用是在未懷孕時形成月經,懷孕時迅速增生為胚胎生長發育提供營養。若把子宮比成胎兒居住的“房子”,那么子宮內膜就是房間中孕育生命的“溫床”,就是胚胎扎根發芽的地方。“溫床的土壤”是否肥沃對于能否成功孕育胚胎有著重要作用。
一、子宮內膜的重要特點
1. 周期變化
育齡婦女的子宮內膜會有一個周期性的“生長-增厚-脫落-變薄”過程,這是在卵巢分泌的雌、孕激素的調控下完成的。
當月經進行時,子宮內膜處于脫落狀態,此時很薄,大約1-4mm左右,看起來像一條細線。隨著大姨媽的離去,子宮內膜在雌激素的作用下逐漸增厚,可一度增至9-14mm左右(月經期14天左右)。排卵以后,在雌、孕激素的刺激下,子宮內膜會變得越來越厚,像柔柔的海綿溫床,釋放著營養物質。如果卵子與精子結合,形成的胚胎會在這片溫床上尋覓最舒適的角落,悄悄地著床。如果準媽媽這個月沒有受孕,那么子宮內膜會在月經周期第28天后再次脫落迎來新的周期。
2. 種植標準
子宮內膜的厚度是影響胚胎著床的重要因素之一,但目前尚沒有所謂的“金標準”。一般認為,子宮內膜厚度≤7mm(毫米)者,試管嬰兒的臨床妊娠率和胚胎種植率普遍低于子宮內膜厚度>7mm(毫米)者。當子宮內膜厚度介于8-14mm(毫米)時,胚胎的著床率和妊娠率最高。

3. 分型評估
子宮內膜除了厚度之外,還有很重要的一點:形態。好的子宮內膜比較豐盈,有三條線,叫三線征。臨床上最常用的檢查是經陰道超聲,它能清晰地觀察到內膜的厚度、形態、質地、血流等,一般陰道超聲評估子宮內膜分為A、B、C型。在自然周期,A、B、C型分別多見于月經周期中的增生晚期、黃體早期和黃體晚期。一般認為,當子宮內膜呈A型時,其容受性最好,妊娠率也就最高,其次是B型。
二、內膜異位增生
正常情況下,子宮內膜應該生長在子宮腔內,并隨著卵巢雌孕激素的作用而周期性生長、脫落和出血。
而由于子宮腔、輸卵管以及盆腔等組織都是相通的,因而一些“調皮”的、原本只生長在子宮腔內的內膜細胞,就會順著這些連接的通道跑到別處安營扎寨,即為子宮內膜異位癥,對身體造成一定的威脅!這些“亂跑”的子宮內膜,就像侵占性的士兵,跑到哪,哪就可能成“災難”。

典型的是跑到卵巢和輸卵管,顯著的癥狀表現是痛經和不孕。①跑到卵巢可形成巧克力囊腫,出現月經來潮時,異位的內膜同樣會引起脫落,并出血。由于沒有排出去的通道,血液就會堆積在卵巢中形成囊腫,隨著時間推移,積血就會變得又黑又稠、囊腫越來越大,帶來經期的劇烈疼痛,嚴重時甚至牽連卵巢組織,影響卵巢儲備。②跑到輸卵管,堵住本就不寬敞的運送精子、卵子及受精卵的路徑,造成不孕。③若再從輸卵管潛入盆腔,造成結節、粘連,刺激周圍神經,就會產生慢性盆腔痛。另外,若潛入直腸或膀胱,會造成經期便血、便尿,有子宮內膜駐扎的部位會詭異出血,極易誤診。內膜異位癥也易造成月經異常、急性腹痛、性交痛等癥狀。
子宮內膜異位癥主要影響因素有:子宮相關手術、經血逆流、遺傳因素、內分泌紊亂、生育經歷等。
據我國臨床數據分析顯示,2.9億的育齡婦女中,子宮內膜異位癥發病率為 10%~15%(約 4000~6000萬人),相當于7個女人中就有1人中招!而中招的人群中,近80%的人伴有痛經,近50%的患者合并不孕,50%-80%的患者則會出現難以忍受的疼痛。
內膜異位癥治療原則:
對癥治療:使用抗炎鎮痛藥如酮洛芬(酮洛芬栓)、吲哚美辛等,多用于緩解痛經癥狀。病因治療,是采用腹腔鏡手術還是激素抑制,還需根據病人情況與需求,臨床綜合評定并制定方案。

激素抑制療法:造成體內低雌激素環境,使異位內膜發生萎縮、退化、直至壞死。
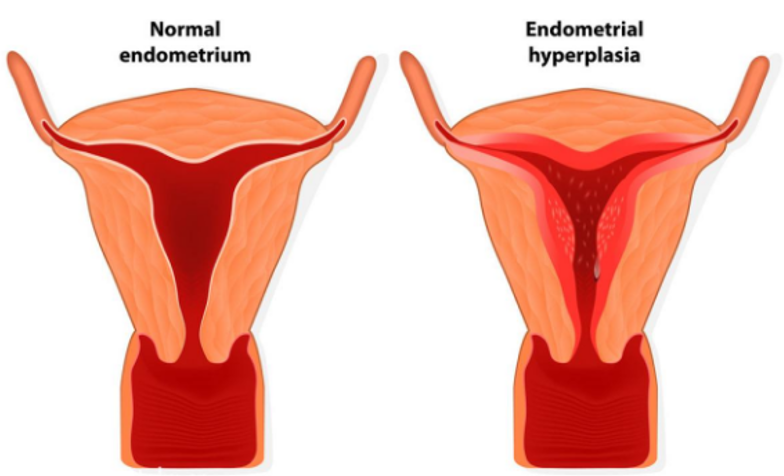
三、內膜增生癥
子宮內膜不僅會轉移、種植,還會增生——在各種原因影響下引起卵巢無排卵,內分泌紊亂,子宮內膜缺乏孕激素對抗。長期受雌激素作用,發生無周期性脫落、持續性增長,使得月經周期延長,甚至出現淋漓不盡出血的癥狀,而更危險的是,非典型子宮內膜增生有一定的癌變傾向!
子宮內膜增生癥分為增生不伴非典型和增生伴非典型,臨床主流采用孕激素對抗治療,猶以黃體酮為主,如黃體酮栓;對于不伴非典型增生,黃體酮在后半周期,促使子宮內膜由雌激素刺激的增生期向分泌期轉化;對于增生伴非典型,有生育需求者,需經過系統、規范化孕激素等藥物治療,逆轉子宮內膜非典型增生狀況后,建議盡早到生殖中心進行助孕治療。

所有的方式或手段,都應是讓子宮內膜向著本來的子宮腔內增生,并且能正常周期性的增生、變厚和脫落。在關注它的同時,女性朋友還需調整心態,放松心情,合理診治與用藥,恢復健康!